هپاتیت چیست؟
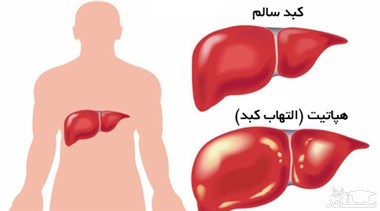
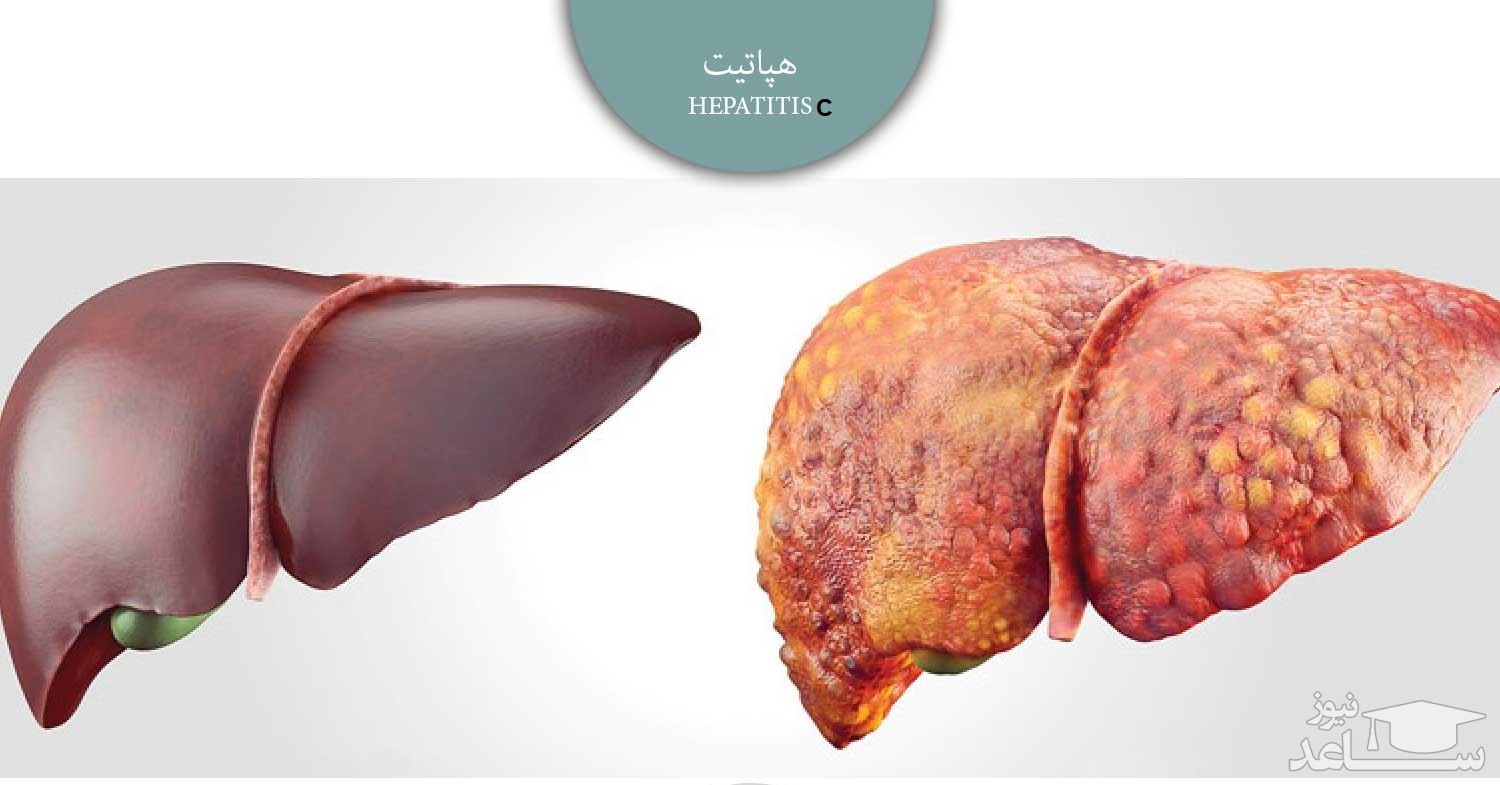
هپاتیت بیماری التهاب کبد است. این عارضه می تواند دارای خودمحدودکنندگی باشد (یعنی به طور خود به خودی یا بدون درمان خاصی برطرف شود) یا اینکه ممکن است به سمت فیبروز، سیروز یا سرطان کبد پیش برود. ویروس های هپایت رایج ترین علت هپاتیت در دنیا هستند؛ ولی عفونت های دیگر، مواد سمی (مثل الکل و برخی از داروها) و بیماری های خودایمنی نیز می توانند موجب بروز هپاتیت شوند. پنج ویروس اصلی هپاتیت وجود دارد که با حروف A، B، C، D و E نشان داده می شوند. این ویروس ها به علت بیماری و مرگ و میری که سبب می شوند و نیز پتانسیل شیوع و همه گیری که دارند، بسیار نگران کننده هستند، به خصوص انواع B و C که موجب بروز بیماری مزمن در صدها میلیون فرد شده و اصلی ترین علت سیروز و سرطان کبد هستند.
هپاتیت C
هپاتیت C یک عفونت ویروسی است که به کبد حمله می کند و باعث ایجاد التهاب در آن می شود. اغلب افراد مبتلا به ویروس هپاتیت C (HCV) علایمی ندارند. در واقع، اغلب بیماران مبتلا به هپاتیت C از بیماری خود اطلاعی ندارند تا مدت ها بعد زمانی که آسیب کبدی از طریق آزمایشات پزشکی روتین مشخص گردد.
هپاتیت C یکی از انواع هپاتیت می باشد و معمولاً خطرناک ترین نوع هپاتیت محسوب می شود. هپاتیت C از طریق خون آلوده( معمولاً از طریق استفاده مشترک از سوزن آلوده برای تزریق مواد مخدر) منتقل می شود.
علائم هپاتیت C
در ابتدا، هپاتیت ث معمولاً هیچ علامتی ندارد. ممکن است علائم شبه آنفولانزا بروز کند شامل:
- خستگی خفیف
- درد عضلات و مفاصل
- تهوع
- فقدان اشتها
- حساسیت به لمس در محیط اطراف کبد
- زرد شدن پوست و سفیدی چشم ها( یرقان یا زردی)
علت هپاتیت C
هپاتیت C در اثر ویروس هپاتیت (HCV) ایجاد می شود. این ویروس در اثر تماس با خون آلوده منتقل می شود.
عوارض هپاتیت C
عفونت هپاتیت C که چندین سال طول بکشد می تواند باعث عوارض شدیدی شود مانند:
- سخت و زخم شدن بافت کبد (سیروز کبدی). 20 تا 30 سال پس از عفونت هپاتیت C، سیروز کبدی می تواند رخ دهد و عملکرد طبیعی کبد را مختل کند.
- سرطان کبد. تعداد کمی از افراد مبتلا به هپاتیت C ممکن است دچار سرطان کبد شوند.
- نارسایی کبدی. کبدی که در اثر هپاتیت C به شدت آسیب دیده باشد ممکن است کارایی کافی را نداشته باشد.
تشخیص هپاتیت C
آزمایشات خونی می توانند در موارد زیر مفید باشند
- تعیین ابتلای فرد به هپاتیت C
- تعیین مقدار ویروس هپاتیت C در خون بیمار (تعیین بار ویروس در بدن)
- تعیین ساختار ژنتیکی ویروس (ژنوتیپ) که به انتخاب روش های درمانی کمک می کند.
درمان هپاتیت C
هنوز درمان قطعی برای این بیماری وجود ندارد ولی جالب توجه است که تعداد چشمگیری از بیماران (45% الی75%) بعد از مصرف دارو بمدت 6ماه الی 1سال، مشکلات بیشتری از بابت بیماری احساس نمیکنند. روش استاندارد درمان، شامل استفاده از peginterferon ( شامل alfa-2b peginterferon و alfa-2a peginterferon ) که به صورت هفته ای یکبار تزریق میشود و مکملهای ریباویرین است که به صورت 2بار در روز میباشد. در بیماران جوان تری که شدت بیماری در آنها خفیف هست و ویروسهای کمتری در کبد آنها وجود دارد، پاسخ به درمان، بهتر است.
انتخاب اینکه درمان دارویی صورت گیرد یا نه، بستگی به نظر پزشک دارد. بعضی افراد مبتلا به هپاتیت ث، هیچ علامت بالینی تجربه نمیکنند و فقط التهاب خفیف در کبد خود دارند. در این حالت، پزشک بیمار را از نزدیک معاینه خواهد کرد و از وی، حداقل 1بار در سال (و حداکثر 3بار در سال) تست خون بعمل خواهد آمد. ممکن است پزشک فقط در صورتی شروع به درمان دارویی کند که ویروسهای هپاتیت ث به سطح مشخصی در بدن رسیده باشد و یا اینکه علائم بالینی در بیمار بروز نماید.
هدف از درمان، کاهش تعداد ویروس در خون است تا به سطحی برسد که بعد از 24هفته درمان، قابل شناسایی نباشد. میزان ویروس در خون "بار ویروسی" نامیده میشود. بعد از اتمام درمان، پزشک نیاز به اندازه گیری بار ویروسی دارد تا وضعیت سلامت کبد را بسنجد. چه بسا لازم باشد بیمار چندین بار آین آزمایش را تکرار کند.
اگر در خون بیمار، تعداد ویروسها، بحدی کم باشد که با آزمایش قابل اندازه گیری نباشد و این وضعیت حداقل 6ماه بعد از اتمام درمان ادامه یابد، گفته میشود که بیمار اصطلاحاً پاسخ ویرولوژیکی دائم ( SVR ) دارد. چنین بیماری، شانس خوبی دارد که بیماری کبد او درآینده وخیم تر نشود.
چنانچه درمان، بار ویروسی را کاهش ندهد و یا اینکه بیمار بعد از درمان، پاسخ ویرولوژیکی دائم نداشته باشد، ممکن است پزشک سایر گزینه های درمان را با بیمار مورد بررسی قرار دهد، بعنوان مثال اگر یک دوره درمان ، بار ویروسی به اندازه کافی پائین نیاورد، ممکن است پزشک یک دوره درمان دیگر را تجویز کند. حتی اگر درمان، بیمار را از یک بیماری فعال کبدی محافظت نکند، بار ویروسی را کاهش ندهد و التهاب مزمن کبدی را کنترل نکند، ولی باعث خواهد شد بیمار در طول زمان احساس بهتری داشته باشد.
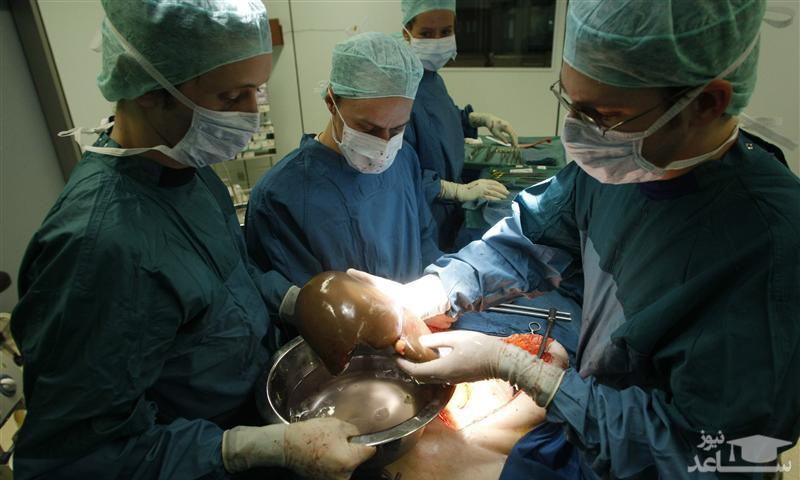
پیوند کبد
اگر آسیب شدیدی به کبد بیمار وارد شده باشد، پیوند کبد می تواند گزینه درمانی مناسبی باشد. در پیوند کبد یک جراح کبد آسیب دیده بیمار را خارج می کند و یک کبد سالم را جایگزین آن می کند. اغلب کبدهای پیوند شده مربوط به افرادی هستند که فوت کرده اند اما تعداد کمی از آنها نیز متعلق به افراد زنده هستند.
برای بیماران مبتلا به هپاتیت C، پیوند کبد یک درمان محسوب نمی شود. درمان با داروهای ضد ویروس معمولاً پس از پیوند کبد نیز ادامه پیدا می کند زیرا احتمال ایجاد عفونت هپاتیت C در کبد جدید نیز وجود دارد.
پیشگیری از ابتلا به هپاتیت C
با اقدامات زیر می توانید از ابتلاء به هپاتیت C پیشگیری کنید:
- قطع مصرف مواد مخدر. اگر از مواد مخدر استفاده می کنید، مصرف آن ها را قطع کنید.
- انجام اقدامات حیاتی در زمان پیرسینگ یا سوراخ کردن بدن یا خالکوبی بدن. اگر قصد پیرسینگ یا خالکوبی دارید، از مراکز معتبر برای این کار استفاده کنید. قبل از این کار در مورد روش های پاکسازی و استریل کردن تجهیزات این مرکز سؤال کنید. در مورد استفاده از سوزن های استریل اطمینان حاصل کنید. اگر در یک مرکز از پاسخگویی به سؤلات شما امتناع کردند، به مرکز دیگری مراجعه کنید.
- داشتن روابط جنسی سالم. بدون اطمینان از وضعیت سلامتی یک فرد، برقراری رابطه جنسی محافظت نشده با وی نباید صورت گیرد. احتمال انتقال بیماری هپاتیت C از طریق رابطه جنسی در زوج های تک همسر وجود دارد اما این احتمال کم است.
سخن پایانی
افراد مبتلا به هپاتیت C به اجتناب از الکل تشویق می شوند، زیرا می تواند منجر به تسریع بیماری کبد و نارسایی شود.مکمل های خاص و داروها نیز می توانند بر عملکرد کبد تاثیر بگذارند.اگر هپاتیت C دارید، قبل از مصرف داروهای جدید با پزشک خود مشورت کنید.