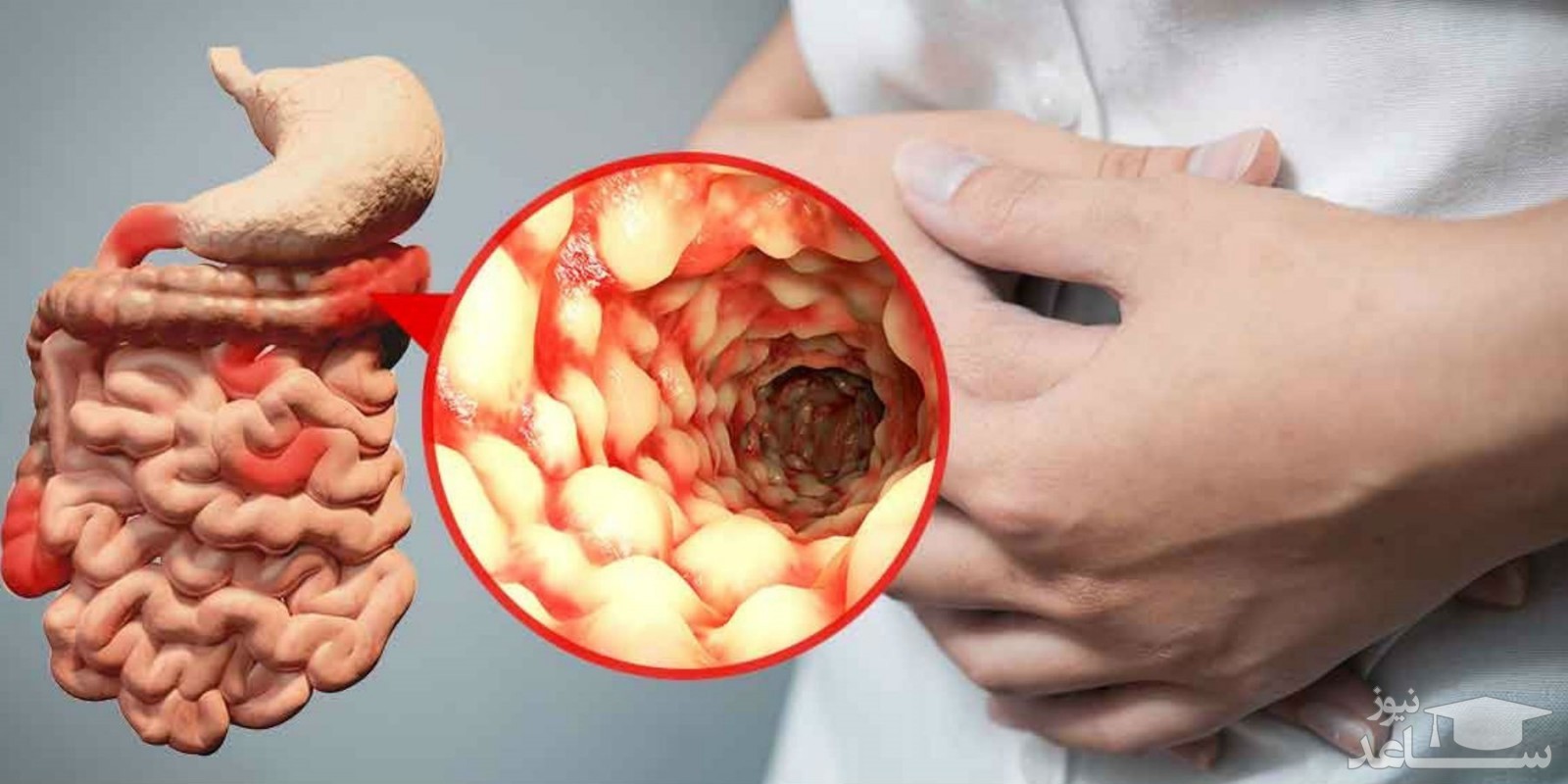
بیماری کرون روده بیماری مزمن یا طولانی مدتی است که سبب ایجاد التهاب در دستگاه گوارش می شود. این بیماری نوعی بیماری التهابی روده است. بیماری کرون می تواند دردناک، ناتوان کننده و گاهی تهدید کننده زندگی فرد باشد.بیماری کرون که ایلئیت یا انتریت نیز نامیده می شود، می تواند بر روی هر قسمت از روده، از دهان تا مقعد تأثیر بگذارد. در اغلب موارد، قسمت تحتانی روده کوچک (ایلئوم) تحت تأثیر قرار می گیرد.علائم ممکن است ناخوشایند باشد. این علائم شامل زخم روده، ناراحتی و درد است. طبق گفته مرکز کنترل و پیشگیری از بیماری، بیماری کرون از هر ۱۰ هزار نفر، ۲۶ تا ۱۹۹ نفر را تحت تأثیر قرار می دهد. اگرچه بیماری کرون به طور معمول از سنین ۱۵ تا ۴۰ سالگی شروع می شود، اما می تواند از هر سنی شروع شود.
علت بیماری کرون
- مردان و زنان به نسبتی مساوی درگیر این بیماری می شوند.
- این بیماری در همه ی گروه های سنی رخ می دهد ولی شانس پیشگیری از آن در افراد بین ۱۵ تا ۳۵ سال بیش تر است.
- رژیم غذایی و استرس ممکن است باعث شدت گرفتن و عود کردن بیماری شود ولی نقشی در بروز آن ندارند.
- تحقیقات جدید نشان دهنده ی نقش ژنتیک، وراثت و عوامل محیطی در بروز این بیماری موثر هستند.
بیماری کرون چه قسمتی از بدن را درگیر می کند؟
- این بیماری می تواند همه ی قسمت های لوله گوارشی از دهان تا مقعد را درگیر کند. اما در بیش تر موارد قسمت انتهایی روده کوچک یا ایلئوم و یا قسمت ابتدایی کولون یا روده بزرگ درگیر می شود.
- امکان درگیر شدن کل دیواره ی روده هم وجود دارد
- التهاب روده ممکن است به صورت پراکنده وجود داشته باشد. به این معنی که برخی از نقاط روده درگیر التهاب شده باشند و بین آن ها نواحی سالم وجود داشته باشد.
کولیت زخمی یا کولیت اولسروز (Ulcerative Colitis)
- تنها روده بزرگ درگیر می شود
- تنها داخلی ترین لایه روده بزرگ درگیر می شود
- همه ی نقاط روده درگیر التهاب می شوند و بین نقاط درگیر نقاط سالم وجود ندارد.
علائم بیماری کرون روده
علائم بیماری کرون روده بسته به اینکه کدام قسمت از روده تحت تأثیر قرار گرفته باشد متفاوت است. علائم اغلب شامل موارد زیر است:
- درد: میزان درد در افراد متفاوت است و به محل التهاب در روده بستگی دارد. اغلب اوقات درد در سمت راست و پایین شکم احساس می شود.
- زخم های روده: زخم ها نواحی آسیب دیده روده هستند که ممکن است خونریزی کنند. در صورت خونریزی، ممکن است بیمار متوجه خون در مدفوع شود.
- زخم های دهان: این زخم ها یک علامت شایع هستند.
- اسهال: این حالت ممکن است خفیف یا شدید باشد. گاهی ممکن است مخاط، خون یا چرک در مدفوع وجود داشته باشد. ممکن است بیمار احساس دفع مدوفوع پیدا کند اما چیزی دفع نکند.
- خستگی: افراد اغلب احساس خستگی مفرط می کنند. در هنگام خستگی، امکان بروز تب نیز امکان پذیر است.
- اشتهای تغییر یافته: ممکن است فرد گاهی اشتهای بسیار کمی داشته باشد.
- کاهش وزن: این حالت می تواند به دلیل از دست دادن اشتها باشد.
- کم خونی: از دست دادن خون می تواند منجر به کم خونی شود.
- خونریزی رکتوم و شکاف های مقعدی: پوست مقعد ترک خورده و منجر به درد و خونریزی می شود.
سایر علائم عبارتند از:
- آرتروز
- یوویت (التهاب چشم)
- بثورات پوستی و التهاب
- التهاب کبد یا مجاری صفراوی
- تاخیر در رشد یا رشد جنسی، در کودکان
تشخیص بیماری کرون
تنها نتیجه یک آزمایش برای تشخیص بیماری کرون کافی نیست. پزشک کار خود را با حذف علل احتمالی نشانه های شما آغاز می کند. فرآیند تشخیص بیماری کرون از طریق حذف احتمال ابتلا به بیماری های دیگر انجام می شود.پزشک گوارش ممکن است از آزمایش های مختلفی برای تشخیص استفاده نماید:
- آزمایش خون می تواند به پزشک کمک کند تا شاخص های خاص مشکلات احتمالی مانند کم خونی یا التهاب را بررسی نماید.
- آزمایش مدفوع می تواند به پزشک کمک کند تا وجود خون در دستگاه گوارشی شما را بررسی نماید.
- ممکن است پزشک برای دریافت تصویری دقیق از قسمت داخلی دستگاه گوارشی شما درخواست انجام آندوسکوپی بدهد.
- برای بررسی روده بزرگ، ممکن است پزشک درخواست انجام کولونوسکوپی بدهد.
- آزمایش های تصویربرداری مانند سی تی اسکن و اِم آرآی جزئیات بیشتری نسبت به رادیوگرافی در اختیار پزشک قرار می دهند. آزمایش ها به پزشک اجازه می دهند تا قسمت های خاصی از بافت ها و اندام های شما را مشاهده نماید.
- پزشک احتمالا نمونه ای از بافت را طی آندوسکوپی یا کولونوسکوپی برمی دارد تا بافت روده های شما را با دقت بررسی کند.
- پس از آنکه پزشک شما همه آزمایش های ضروری را بررسی نمود و سایر دلایل احتمالی را رد کرد، ممکن است به این نتیجه برسد که شما به بیماری کرون مبتلا هستید.
- پزشک شما ممکن است این آزمایش ها را چندین بار درخواست کند تا بافت معیوب را پیدا نموده و نحوه پیشرفت بیماری را تعیین کند.
بیماری های همراه با بیماری کرون
بیماری کرون ممکن است منجر به یک یا چند عارضه از عوارض زیر شود:
انسداد روده: به این علت که بیماری کرون ضخامت دیواره ی روده را تحت تاثیر قرار می دهد، بخش هایی از روده که به دلیل زخم های ناشی از آن باریک شده اند می توانند مسیر جریان مواد غذایی در حال هضم در روده را ببندند.
زخم مخاط دستگاه گوارش: التهاب مزمن می تواند باعث ایجاد زخم در هر جایی از دستگاه گوارش از جمله دهان، مقعد و همچنین ناحیه ی تناسلی شود.
فیستول: اگر زخم ها به طور کامل دیواره ی روده را درگیر کنند، فیستول که یک ارتباط غیرطبیعی میان دو بخش از بدن است، ایجاد می شود. فیستول اطراف ناحیه ی مقعد شایع ترین نوع است. گاهی فیستول ممکن است عفونی شده و آبسه ایجاد کند که می تواند بسیار خطرناک و تهدید کننده ی زندگی باشد.
فیشر یا شقاق مقعد: فیشر یک شکاف کوچک در بافتی که مقعد را می پوشاند یا پوستی که اطراف مقعد قرار دارد، این محل ها مستعد عفونت نیز هستند.
سوءتغدیه: اسهال، درد شکم و کرامپ ممکن است غذا خوردن را برای بیمار و جذب مواد غذایی لازم و کافی را برای روده، دشوار کند. کم خونی به دلیل کمبود آهن و کمبود ویتامین B12 می توانند در اثر این بیماری ایجاد شوند.
سرطان کولون: ابتلا به بیماری کرون به شکلی که کولون را درگیر کند، خطر ابتلا به سرطان کولون را افزایش می دهد. برای غربالگری های مورد نیاز با پزشک مشورت کنید.
سایر بیماری ها: بیماری کرون می تواند باعث بیماری های دیگر از جمله کم خونی (آنمی)، اختلالات پوستی، استئوپورزیس (پوکی استخوان)، آرتریت و بیماری های کیسه ی صفرا یا کبد شود.
خطرات مرتبط با داروها: برخی داروهای بیماری کرون که از فعالیت سیستم ایمنی جلوگیری می کنند، با خطر پایینی برای ایجاد سرطان هایی از جمله لنفوم و سرطان پوست مرتبطند. همچنین این بیماری ها می توانند خطر عفونت را افزایش دهند. به علاوه کورتیکواستروئیدها با خطر استئوپورزیس، شکستن استخوان، کاتاراکت (آب مروارید)، گلوکوما (آب سیاه)، دیابت و افزایش فشار خون مرتبطند. برای ارزیابی خطر این بیماری ها و فایده استفاده از داروها برای درمان بیماری، لازم است با پزشک خود مشورت کنید.
درمان بیماری کرون
در حال حاضر، درمانی برای بیماری کرون وجود ندارد، و هیچ درمان مشخصی که برای همه ی بیماران موثر باشد نیز وجود ندارد. هدف درمان، کاهش التهاب که علائم و نشانه ها را تحریک می کند و همچنین بهبود پروگنوز (پیش آگهی) طولانی مدت بیماری با محدود کردن عوارض، است. در بهترین موارد، این فرایند درمانی نه تنها منجر به کاهش علائم می شود، بلکه باعث بهبود در طولانی مدت نیز می شود.
داروهای ضد التهاب: اغلب اولین درمان بیماری های التهابی روده هستند و کورتیکواستروئیدها (شامل پردنیزولون و بودزوناید هستند و معمولا برای همه بیماران استفاده نمی شوند، همچنین کورتیکواستروئیدها در مدت کوتاه ۳ تا ۴ ماه برای بهبود علائم به کار می روند) و ۵-آمینوسالیسیلات های خوراکی ( که شامل سولفاسالازین می شود و در گذشته بیشتر مورد استفاده قرار می گرفتند) را در بر می گیرند.
داروهای سرکوب کننده ی سیستم ایمنی: این داروها نیز التهاب را کاهش می دهند اما هدف آن ها سیستم ایمنی است، که مواد التهاب زا را تولید می کند. این داروها شامل:
- آزاتیوپرین و مرکاپتوپورین، که وسیع ترین سرکوب کنندگان ایمنی برای درمان بیماری التهابی روده هستند و مصرف آن ها نیازمند این است که فرد به طور دائم تحت نظر پزشک باشد.
- اینفلیکسیماب، ادالیموماب و سرتولیزوماب پگل که مهار کننده های یک پروتئین مخرب سیستمیک به نام TNF هستند.
- متوتروکسات، برای بیماران کرون که به سایر داروها پاسخ نمی دهند استفاده می شود.
- ناتالیزوماب و ودولیزوماب داروهایی هستند که با جلوگیری از اتصال مولکول های ایمنی خاصی به سلول های سطح روده، عمل می کنند و به دلیل عوارض بسیار جدی و خطرناکی که ممکن است داشته باشند ، لازم است تحت برنامه ی درمانی محدود و مشخصی مورد استفاده قرار گیرند، می شوند.
آنتی بیوتیک ها: آنتی بیوتیک ها می توانند حجم موادی که از فیستول ها تخلیه می شوند را کاهش دهند و گاهی فیستول ها و آبسه ها در افراد با بیماری کرون را درمان کنند. آنتی بیوتیک هایی که اغلب استفاده می شوند شامل سیپروفلوکساسین و مترونیدازول هستند.
سایر داروها: از بعضی داروها برای کاهش علائم می توان استفاده کرد، اما لازم است تحت نظر پزشک و با توجه به شدت بیماری مصرف شوند:
ضد اسهال ها: انواع مکمل فیبردار برای اسهال های خفیف تا متوسط می توانند مفید باشند و انواع دیگر نظیر لوپرامید برای اسهال های شدیدتر مورد استفاده قرار می گیرند.
مسکن ها: برای تسکین درد احتمالا پزشک تنها استامینوفن تجویز می کند زیرا همانطور که اشاره شد برخی داروها نظر ایبوپروفن و ناپروکسن می توانند علائم را بدتر کنند.
مکمل آهن: در صورت وجود خونریزی دائمی از روده، ممکن است کم خونی ناشی از کمبود آهن ایجاد شود و مصرف مکمل آهن مورد نیاز باشد.
مکمل ویتامین B12: بیماری کرون می تواند باعث کمبود ویتامین B12 شود.
مکمل ویتامین D و کلسیم: بیماری کرون و مصرف استروئیدها که برای درمان آن استفاده می شوند، می توانند خطر استئوپورزیس (پوکی استخوان) را افزایش دهند، بنابراین ممکن است بیمار نیاز به مصرف مکمل کلسیم و ویتامین D پیدا کند.
درمان تغذیه ای: پزشک ممکن است انواع خاصی از تغذیه مانند تغذیه از طریق لوله (تغذیه انترنال) یا تغذیه از طریق تزریق وریدی، برای بهبود شرایط تغذیه ی بیمار و همچنین استراحت روده پیشنهاد کند. این روش می تواند در کوتاه مدت التهاب روده را کاهش دهد. این دو نوع تغذیه اغلب برای بهبود سلامتی افراد پیش از جراحی یا هنگامی که داروها قادر به کنترل علائم نیستند مورد استفاده قرار می گیرند. همچنین اگر فضای داخلی روده ی فرد باریک باشد، پزشک ممکن است رژیم غذایی دارای فیبر کم را برای کاهش خطر انسداد روده پیشنهاد کند.
جراحی: اگر تغذیه و تغییر سبک زندگی، دارودرمانی و سایر درمان ها، باعث بهبود علائم و نشانه ها نشدند، ممکن است پزشک جراحی را پیشنهاد دهد. با این وجود جراحی بیماری کرون را کاملا درمان نمی کند. همچنین جراحی ممکن است برای بستن فیستول ها و تخلیه ی آبسه ها مورد استفاده قرار گیرد. اثر جراحی معمولا موقتی است و عود بیماری شایع است.
درمان های جایگزین: برخی درمان های تکمیلی و جایگزین که البته تا کنون مطالعات کاملا تایید شده ای بر روی موثر و بی خطر بودن آن ها انجام نشده است، شامل مکمل های گیاهی و تغذیه ای، پروبیوتیک ها (باکتری های زنده ای هستند که در غذاهای خاص یا مکمل ها یافت می شوند)، روغن ماهی و پری بیوتیک ها (این مواد از انواعی از کربوهیدرات ها می آیند که انسان نمی تواند هضم شان کند. در واقع باکتری های مفید روده ی شما این مواد را می خورند) هستند. با توجه به اینکه بیماری کرون یک بیماری مزمن با حملات دردناک و ناتوان کننده است، بیمار را تنها از لحاظ جسمی تحت تاثیر قرار نمی دهد، بنابراین لازم است برای مدیریت اثرات روحی آن بیمار اطلاعات کافی داشته باشد، در گروه های حمایتی شرکت کند و با مشاور یا روانشناس ملاقات کند.


 در مورد فیبرومیالژی چه می دانید؟
در مورد فیبرومیالژی چه می دانید؟