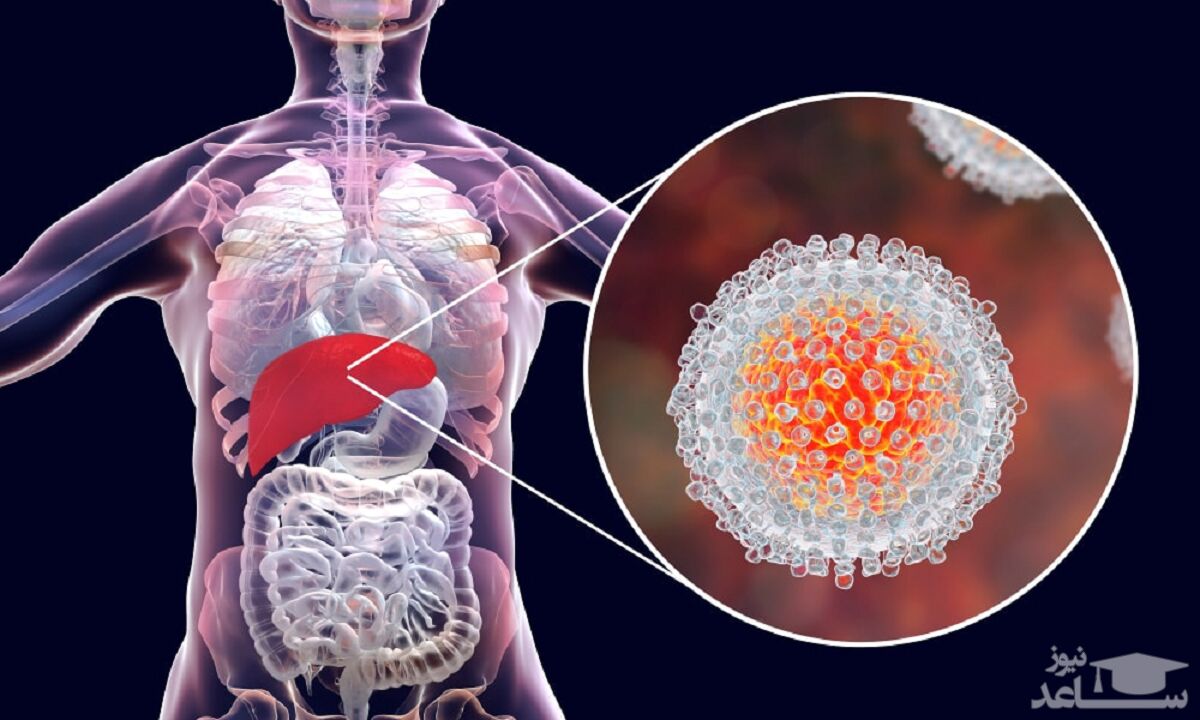
هپاتیت به معنی التهاب کبد است که عمدتا بوسیله عوامل ویروسی ایجاد میشود و در ميان عوام مردم به يرقان و زردي مشهور است.کبد یکی از مهمترین اعضای بدن است که نقش حیاتی در زندگی ایفا می کند. وظیفه اولیه کبد تصفیه هر چیزی است که خورده می شود. کبد در مراقبت از عفونتها کمک می کند و میکروبها و سایر مواد سمی را از خون خارج کرده و به حفظ سلامت کمک می کند.همچنین کبد مسئولیت ذخیره انرژی برای به حرکت در آوردن عضلات و کنترل قند خون و تنظیم کلسترول و نیز مسئولیت کنترل چندین هورمون و آنزیم دیگر است.مهمترين عوامل ايجادكننده هپاتیت ويروسها هستند. ويروسها موجودات بسيار ريزي هستند كه از فرد آلوده به فرد سالم منتقل مي شوند و براي رشد و تكثير خود به يك موجود زنده نياز دارند.پنج ویروس اصلی برای ایجاد بیماری هپاتیت وجود دارند که با نامهای D, C, B, A و E شناخته می شوند.هپاتیت A و E بیشتر بوسیله ی خوردن آب و غذاهای آلوده به فرد منتقل می شوند. از طرفی بیشترین درصد ابتلا به هپاتیت های C, B و D از طریق فرآورده های خونی است.این باور درست است که احتمال ابتلا از طریق بزاق به هپاتیت وجود دارد، به همین دلیل افراد نباید از قاشق یا ظروف مشترک استفاده کنند.برخی تصور می کنند که نوزاد از طریق شیر مادر به هپاتیت ب مبتلا می شود. این باور نادرست است و نوزاد از طریق شیر مادر، مبتلا نمی شود.برخی از افراد بر این باورند که زایمان چه به شکل طبیعی و چه به شکل سزارین می تواند باعث ابتلا به هپاتیت شود، این باور کاملا درست است.به طور کلی عمده راه های انتقال این ویروس ها شامل موارد زیر می باشند:
- دریافت خون یا محصولات خونی آلوده
- آلوده بودن وسایل جراحی و یا هر وسیله ای که با خون و مایعات بدن در تماس باشد
- انتقال از مادر مبتلا به نوزاد در زمان تولد
- انتقال از طریق اعضای خانواده به کودک
- تماس جنسی غیر ایمن
علائم بیماری هپاتیت
- زردی (زرد شدن رنگ پوست و چشم ها)
- تیره شدن رنگ ادرار
- خستگی بسیار زیاد (غیر معمول)
- حالت تهوع و استفراغ
- درد در ناحیه شکم
انواع هپاتیت کدامند؟
این بیماری بر اساس عامل ایجاد کننده آن به چند دسته تقسیم بندی می شود:
هپاتیت عفونی
هپاتیت عفونی بر اثر ابتلا به انواع مختلف ویروس هپاتیت ایجاد می شود که شامل ۵ گروه می باشد:
- هپاتیت آ (A)
- هپاتیت ب (B)
- هپاتیت سی (C)
- هپاتیت د (D)/ دلتا (نوعی نادر)
- هپاتیت ای (E)
هپاتیت غیر عفونی
- هپاتیت سمی/ توکسیک و الکلی
- هپاتیت خودایمنی/ اتوایمیون (Autoimmune hepatitis, AIH)
- نوع ۱ (نوع شایع تر)
- نوع ۲
علل بروز هپاتیت چه چیزهایی هستند؟
دلایل ایجاد هپاتیت بسیار مختلف و متفاوت می باشند و موارد ویروسی، تغذیه، مصرف برخی داروها و عوامل ژنتیکی همگی می توانند از علل ایجاد کننده انواع این بیماری باشند. تقسیم بندی دقیق تر شامل:
علل ابتلا به هپاتیت عفونی:
ویروس های خانواده هپاتیت باعث ایجاد این بیماری می شوند. مانند:
- هپاتیت A: ویروس هپاتیت آ (Hepatitis A virus, HAV)
- هپاتیت B: ویروس هپاتیت ب (Hepatitis B virus, HBV)
- هپاتیت C: ویروس هپاتیت سی (Hepatitis C virus, HCV)
- هپاتیت D: ویروس هپاتیت دی/ هپاتیت دلتا (Hepatitis D virus, Hepatitis delta virus, HDV). این ویروس تنها هنگامی می تواند ایجاد آلودگی کند که فرد ابتدا به ویروس هپاتیت B آلوده شده باشد
- هپاتیت E: ویروس هپاتیت ای (Hepatitis E virus, HEV)
علل ابتلا به هپاتیت الکلی و سمی
- الکل برای بدن ماده ای سمی به حساب می آید و می تواند باعث ابتلا به هپاتیت الکلی شود
- مسکن های بدون نسخه مانند استامینوفن (تایلنول و ...)، آسپیرین، ایبوپروفن/ بروفن (ادویل، موترین و ... ) و ناپروکسن در صورت استفاده مداوم می تواند منجر به ابتلا به هپاتیت سمی شود (در صورت مصرف به همراه الکل، عوارض شدیدتری خواهند داشت)
- برخی از داروها دیگر مانند داروهای درمان افزایش کلسترول، کوآموکسی کلاو، فنی توئین، آزاتیوپرین، نیاسین (ویتامین B3)، کتوکونازول، ضد ویروس ها (آنتی ویرال ها)، استروئید آنابولیک ها و غیره می تواند منجر به ابتلا به نوع سمی این بیماری شود (برای آگاهی از عوارض طولانی مدت داروها با پزشک داروساز مشورت کنید)
- برخی گیاهان مانند آلوورا، کوهوش سیاه، کاسکارا (گیلاس قهوه)، چاپارل، کامفری، کاوا (فلفل استرالیایی)، افدرا و .... مصرف نامناسب این گیاهان می تواند منجر به بیماری هپاتیت سمی شود
- انواع ویتامین ها در صورت مصرف بالا می تواند منجر به ابتلا به نوع سمی این بیماری شود. (برای آگاهی از عوارض طولانی مدت داروها با پزشک داروساز مشورت کنید)
- مواد شیمیایی صنعتی مانند کربن تتراکلرید، وینیل کلرید، پاراکوات و بی فنیل پلی کلر شده می تواند منجر به ابتلا به بیماری هپاتیت سمی شود
- ژنتیک فرد
علل ابتلا به هپاتیت خود ایمنی
هپاتیت خود ایمنی ناشی از حمله سیستم ایمنی فرد به سلول های کبدی خود است (نقص سیستم ایمنی). در ابتلا به این نوع بیماری ژنتیک فرد و یا عوامل محیطی نقش مهمی دارند.
راه های تشخیص آزمایشگاهی بیماری هپاتیت
- آزمایش خون: آزمایش های اولیه که به منظور تشخیص آنتی ژن های سطحی ویروس های ایجادکننده این بیماری و ارزیابی میزان آنتی بادی های تولیدشده در بدن برای مقابله با آن و همچنین اندازه گیری سطح پروتئین ها و آنزیم های کبدی انجام می شوند.
- روش های تشخیصی مولکولی (PCR): شناسایی ویروس HBV و HCV با استفاده از روش های تشخیصی مولکولی که می تواند میزان (load) ویروس در کبد را تأیید کند و میزان فعال بودن بیماری را مشخص نماید.
- بیوپسی یا نمونه برداری از کبد: میزان آسیب کبدی و احتمال سرطان را اندازه گیری می نماید.
آیا بیماری هپاتیت درمان هم دارد؟
درست است که درصد کمی از مبتلایان به هپاتیت ممکن است جان خود را از دست بدهند؛ اما این بیماری در اکثر موارد قابل درمان است، حتی نوع شدید آن. با این وجود، لازم است این نکته را یادآوری کنیم که همیشه پیشگیری بهتر از درمان است.برای پیشگیری از ابتلا به هپاتیت A ، شستن دست بسیار مهم است. در مورد هپاتیت B و C باید از تماس با خون فرد آلوده، حتی مقادیر بسیار اندک آن که مثلاً در مسواک یا تیغ وجود داشته باشد، خودداری کنید.اگر فردی به هپاتیت مبتلا شود، گزینه های درمانی با توجه به نوع هپاتیت و حاد یا مزمن بودن عفونت تعیین می شود:
درمان هپاتیت A
هپاتیت A معمولاً نیازی به درمان ندارد زیرا بیماری در اکثر موارد، کوتاه مدت است. اگر علائم باعث ناراحتی زیادی شود، ممکن است استراحت در رختخواب توصیه شود. اگر استفراغ یا اسهال دارید، دستورات مربوط به هیدراتاسیون (آب رسانی) و تغذیه که توسط پزشک ارائه می شود را دنبال کنید. هپاتیت A واکسن هم دارد.
درمان هپاتیت B
هپاتیت حاد B نیز در اکثر موارد به درمان خاصی نیاز ندارد. هپاتیت B مزمن با داروهای ضد ویروسی درمان می شود. این شکل از درمان می تواند پرهزینه باشد زیرا باید چندین ماه یا حتی چندین سال ادامه یابد.درمان هپاتیت B مزمن همچنین نیاز به ارزیابی و نظارت پزشکی منظم دارد تا مشخص شود آیا ویروس به درمان پاسخ می دهد یا خیر. واکسن هپاتیت B نیز موجود است.
درمان هپاتیت C
از داروهای ضد ویروسی برای درمان هر دو نوع حاد و مزمن هپاتیت C استفاده می شود. افرادی که به هپاتیت C مزمن مبتلا هستند معمولاً با ترکیبی از داروهای ضد ویروسی درمان می شوند.همچنین ممکن است برای تعیین بهترین شکل درمان، به آزمایش های بیشتری نیاز داشته باشند. افرادی که در اثر هپاتیت C مزمن دچار سیروز کبدی می شوند، ممکن است کاندید پیوند کبد باشند. در حال حاضر هیچ واکسنی برای هپاتیت C وجود ندارد.
درمان هپاتیت D و E
در حال حاضر هیچ داروی ضد ویروسی برای درمان هپاتیت D و E وجود ندارد و معمولاً نیازی هم به درمان ندارند. با واکسیناسیون علیه ویروس هپاتیت B می توان از هپاتیت D نیز پیشگیری کرد؛ زیرا ویروس هپاتیت D تنها در صورتی می تواند فردی را مبتلا کند که او به هپاتیت B مبتلا باشد.
بنابراین می توان گفت که هپاتیت به معنای التهاب کبد است و بیشتر به دلیل عفونت ویروسی اتفاق می افتد. کبد مسئول فیلتر کردن مواد مضر جریان خون مانند سلول های مرده، سموم، چربی ها، هورمون ها و بیلی روبین ( ماده زرد رنگ در خون و مدفوع افراد) است. کبد ملتهب، نرم و بزرگ عملکرد طبیعی ندارد. در نتیجه سموم در بدن باقی می مانند و برخی از مواد مغذی توسط بدن پردازش نمی شوند. در این زمینه فورا باید اقدام به درمان پزشکی نمود.


 بیماری کزاز چیست؟
بیماری کزاز چیست؟































































